Hirntumorzentrum
Kompetent und fürsorglichIm Hirntumorzentrum behandeln und betreuen wir ambulante und stationäre Patientinnen und Patienten mit Gehirn- oder Rückenmarktumoren (Astrozytome, Gliome, etc.) sowie Gehirnmetastasen anderer Tumorarten (Brustkrebs, Bronchialkarzinom, etc.).

Im Zentrum unserer Behandlung steht immer der betroffene Patient resp. die Patientin. Unser interdisziplinäres Team legt neben einer hohen Qualität der Behandlung grossen Wert auf eine individuelle sowie fürsorgliche Betreuung und Begleitung.
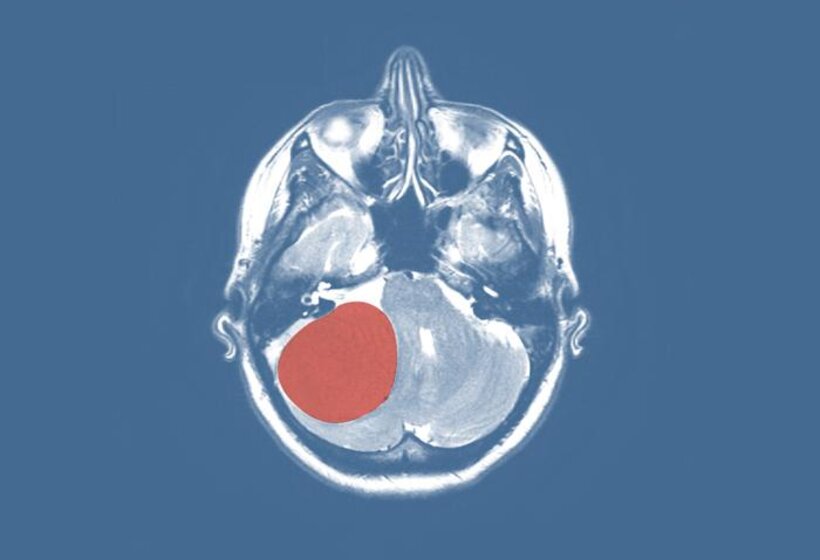
Hirntumoren sind Wucherungen von Zellen im Nervensystem. Sie können primär im Gehirn, im Rückenmark oder an den Hirnhäuten entstehen oder von einem ausserhalb des Gehirns wachsenden Tumor in das Gehirn eindringen (Metastasen). Spezielle Tumore sind auch an der Hirnanhangsdrüse und an der Schädelbasis zu finden.
Da Hirntumorerkrankungen einerseits ein neurologisches Krankheitsbild verursachen, andererseits tumorgerichtete Abklärungen und Behandlungen nötig machen, ist eine enge interdisziplinäre Zusammenarbeit erforderlich. Das Hirntumorzentrum koordiniert diagnostische und Behandlungsabläufe und führt auch die ambulante Tumornachsorge in Form von Sprechstunden durch.
Zudem können sich unsere Patientinnen und Patienten sowie Angehörige im Rahmen unserer psychologischen und sozialdienstlichen Leistungen bei verschiedenen Fragen der Krankheitsbewältigung begleiten lassen.
Das zertifizierte Hirntumorzentrum ist ein Organzentrum des Onkologiezentrums Mittelland.
Das Hirntumorzentrum ist DKG-zertifiziert
Das Zentrum muss jährlich in einem Audit nachweisen, dass es die fachlichen Anforderungen für die Behandlung von Hirntumorerkrankungen erfüllt.
Zum Zertifikat
Wie Sie uns erreichen
-
Sekretariat | Hirntumorzentrum
Telefon +41 62 838 66 26E-Mail hirntumorzentrum@ksa.ch
-
Anmeldung I Onkologie
Telefon +41 62 838 60 50E-Mail onkologie@ksa.ch
-
Sekretariat I Radioonkologie
Telefon +41 62 838 54 08E-Mail radioonkologie@ksa.ch
-
Anmeldung I Neurologie
Telefon +41 62 838 66 08E-Mail neurologie@ksa.ch
-
Sekretariat I Neurochirurgie
Telefon +41 62 838 66 97E-Mail neurochirurgie@ksa.ch
-
Dienstarzt/Dienstärztin | Hirntumorzentrum
Telefon +41 62 838 56 08
-
Dienstarzt/Dienstärztin | Hirntumorzentrum
Telefon +41 62 838 56 08
Informationen, Formulare und Publikationen
Forschung
Das Hirntumorzentrum ist bestrebt, einen aktiven Beitrag zur wissenschaftlichen Forschung und zu klinischen Studien zu leisten. Um dies zu ermöglichen, arbeitet das Zentrum interdisziplinär und klinikübergreifend, insbesondere in enger Zusammenarbeit mit der Onkologie, Radio-Chirurige, und Radioonkologie. Die Forschungsaktivitäten des Hirntumorzentrums werden vom Neuro Research Office (NRO) unterstützt, das maßgeblich dazu beiträgt, die hohe Qualität der Forschungsergebnisse sicherzustellen. Falls Sie als Patient Fragen zu laufenden Studien haben, können Sie sich gerne per E-Mail an nro@ksa.ch wenden. Unser Team steht Ihnen für weitere Informationen zur Verfügung.
-
Randomisierte kontrollierte vergleichende Phase-II-Studie zur Chirurgie bei Rezidiv des Glioblastoms
Eine offene, multizentrische, Phase-Ib-Dosis-Eskalationsstudie von BI 764532 als Monotherapie, verabreicht durch wiederholte intravenöse Infusionen bei Patienten mit Gliom, die DLL3 exprimieren.
Das Glioblastom ist ein hirneigener Tumor mit der Tendenz wieder zu kommen (Tumorrezidiv). Eine gängige Strategie bei Rezidiven ist die erneute Operation des Tumors, um die Tumormasse zu minimieren und die anschließende Zweitlinientherapie zu erleichtern. Diese Vorgehensweise hat sich als technisch machbar und sicher erwiesen.
Allerdings ist der Beleg für eine Verlängerung der Überlebenszeit durch eine erneute Operation bei einem Glioblastomrezidiv begrenzt und beruht weitgehend auf retrospektiven Studien. Da jede Operation mit Risiken für den Patienten einhergeht ist es notwendig diese Frage im Rahmen einer Studie zu beantworten. Es soll daher in dieser Studie verglichen werden, wie der Krankheitsverlauf beim Rezidiv mit oder ohne Operation verläuft.Die Studienteilnahme ist derzeit möglich.
-
Eine offene, multizentrische, Phase-Ib-Dosis-Eskalationsstudie von BI 764532 als Monotherapie, verabreicht durch wiederholte intravenöse Infusionen bei Patienten mit Gliom, die DLL3 exprimieren.
Die Behandlungsmöglichkeiten für Patienten mit einem Glioblastom, welches nach der initialen Behandlung wieder auftritt (Tumorrezidiv) sind sehr begrenzt. Im Rahmen dieser Studie wird die Wirksamkeit des Immuntherapeutikums Obrixtamig getestet. Obrixtamig ist ein antikörperähnliches Molekül, das sowohl an Krebszellen als auch an T-Zellen des Immunsystems bindet und sie miteinander verknüpfen kann. Dies könnte dem Immunsystem dabei helfen, den Krebs effektiver zu bekämpfen.
Die Studienteilnahme ist derzeit möglich.
Die Studie richtet sich an Erwachsene mit einem Gehirntumor, der positiv für den Tumormarker Delta-like 3 (DLL3) ist. Ziel dieser Studie ist es, die höchstmögliche Dosis von Obrixtamig zu ermitteln, die von Menschen mit einem DLL3-positiven Gehirntumor vertragen werden kann. -
Randomisierte, kontrollierte Phase III-Studie zur anterioren Temporallappenresektion versus Gross-Total Resektion der kontrastmittelanreichernden Tumoranteile bei neudiagnostiziertem temporalem Glioblastom
In dieser klinischen Studie werden im Rahmen der operativen Entfernung eines neu diagnostizierten Glioblastoms im Bereich des Schläfenlappens zwei unterschiedliche Verfahren miteinander verglichen. Das Standardverfahren der sogenannten „Gross-Total Resektion“, bei dem der sichtbare kontrastmittelaufnehmende Tumoranteil komplett entfernt wird, soll mit einem Verfahren verglichen werden, bei dem über den sichtbaren Tumorrand hinausgehend zusätzliches Hirngewebe entfernt wird (in diesem Falle die sogenannte „anteriore Temporallappenresektion“). Geklärt werden soll, ob eine radikalere, grossflächigere Gewebeentfernung zu einer Verbesserung der Überlebenszeit führt.
Die Studienteilnahme ist derzeit nicht möglich.
-
Verbesserte Patientenaufklärung in der Neurochirurgie durch 3D-Druck und virtuelle Modelle
Die Diagnose eines Gehirntumors und der anschließende operative Eingriff können für viele Betroffene überwältigend und schwer nachvollziehbar sein. Häufig erfolgt die Patientenaufklärung anhand von Bildern aus der Magnetresonanztomographie (MRT) oder Computertomographie (CT). Diese zweidimensionalen Darstellungen sind jedoch oft schwer zu interpretieren, was dazu führen kann, dass die Patienten ihre Erkrankung und den geplanten Eingriff nicht vollständig verstehen.
Die Studienteilnahme ist derzeit möglich.
Im Rahmen eines Forschungsprojekts des Kantonsspitals Aarau erweitern wir die Patientenaufklärung durch den Einsatz von 3D-gedruckten und virtuellen Modellen. Diese innovativen Ansätze ergänzen die üblichen MRT- und CT-Bilder und ermöglichen eine anschaulichere und verständlichere Darstellung der individuellen Situation des Patienten. Mit den Modellen lassen sich der Tumor im Gehirn, seine genaue Lage sowie der geplante Behandlungsverlauf präzise visualisieren.
Ziel ist es, eine noch patientenorientiertere Versorgung zu fördern, bei der die Betroffenen stärker in ihre Behandlung einbezogen werden und ein besseres Verständnis für ihre Situation zu entwickeln. -
Marker für invasives und aggressives Verhalten bei Meningeomen
Meningeome sind mit einem Drittel aller Gehirntumoren die häufigsten gutartigen Tumoren im Gehirn. Trotz intensiver Forschung in den letzten Jahrzehnten gibt es noch keine neuen Behandlungsmöglichkeiten. Besonders schwierig sind wiederkehrende oder aggressive Meningeome. Daher ist es wichtig, Patienten, die ein höheres Risiko haben, so früh wie möglich zu erkennen.
Die histopathologische Untersuchung, bei der man das Eindringen von Meningeomzellen in das Gewebe des Zentralnervensystems (Gehirn und Rückenmark) prüft, ist ein entscheidendes Kriterium für die Klassifikation von atypischen Meningeomen (WHO-Grad 2). Es gibt jedoch unterschiedliche Meinungen darüber, wie wichtig diese ZNS-Invasion für die Prognose ist, da frühere Studien unterschiedliche Ergebnisse gezeigt haben.
Ziel dieser Studie ist es, die Beurteilung der ZNS-Invasion während der Operation und bei der Gewebeuntersuchung genauer zu untersuchen und eine standardisierte Methode zu entwickeln.Die Studienteilnahme ist derzeit möglich. -
Einmalige Bestrahlung vor der neurochirurgischen Entfernung einer Hirnmetastase
Diese Studie richtet sich an Patienten, die an Hirnmetastasen (Ableger eines Tumors an anderer Stelle im Körper) leiden. Wenn die Metastase eine gewisse Grösse überschreitet, wird häufiger empfohlen, die Metastase zuerst zu operieren und anschließend (postoperativ) die Region, in der die Metastase lag (sog. "Tumorbett") zu bestrahlen. Die Bestrahlung reduziert das Risiko für einen lokalen Tumorrückfall (Rezidiv) deutlich. Die Abgrenzung des zu bestrahlenden Tumorbetts vom gesunden Hirngewebe ist jedoch aufgrund von postoperativen Veränderungen schwierig, so dass die postoperative Bestrahlung in der Regel ein Gebiet umfasst, das erheblich größer als die ursprünglich entfernte Hirnmetastase ist. In dieser Studie soll herausgefunden werden, ob das Rezidivrisiko durch eine einmalige hochpräzise Strahlentherapie (Radiochirurgie) der Hirnmetastasen vor Operation im Vergleich zur postoperativen Strahlentherapie in fünf Sitzungen gesenkt werden kann.
Die Studienteilnahme ist derzeit möglich.
Themenseite «Krebs»
Auf unserer Themenseite «Krebs» stehen unsere Patientinnen und Patienten im Mittelpunkt. Sie erzählen ihre Krankheitsgeschichten, berichten über den Umgang mit der Erkrankung, Behandlungserfolge und die Rückkehr ins normale Leben; angereichert mit Wissenswertem und Spannendem rund um das Thema Krebs.